Weichteilschonende Endoprothetik am Hüftgelenk
Das Thema minimal-invasive Hüftprothetik wird immer wieder stark diskutiert und hat einen hohen Öffentlichkeitswert.
Häufig werden hierbei der kurze Hautschnitt und die schönen ästhetischen Ergebnisse in den Vordergrund gestellt, die aber weniger bedeutsam sind als die Weichteilschonung der Muskulatur, der Muskelansätze bei der tiefen Präparation, mit den Vorteilen für den Halt, die Beweglichkeit, das Empfinden nach der Operation und insbesondere auch die Schonung der Knochensubstanz, die so wenig wie möglich abgetragen werden muss. Wird die kurze Hautinzision als überwiegend positiv vom Patienten empfunden, so ist aus medizinischer Sicht hingegen die Schonung der großen Hüftmuskulatur von entscheidender Bedeutung. In der postoperativen Frühphase wirkt sich diese sehr positiv auf die Mobilität und das Schmerzempfinden des Patienten aus.
Der Erhalt des Gelenk- und Muskelgefühls ist ein wichtiger Vorteil, der eine sehr viel raschere Frührehabilitation und Mobilisation ohne Hinken erlauben kann. Wenn der Patient bei guter Schmerztherapie die Implantate sofort belasten darf, wird er dies mit guter Muskulatur auch sehr rasch und gut können.
Für die minimal-invasive Hüftoperation sind einige Spezialinstrumente erforderlich und es ist von Vorteil wenn man spezielle Implantate wie kürzere Schäfte und knochenschonende Titanschalen als Pfanne verwendet. Unter den verschiedenen vergleichbaren Operationswegen, die eine sanfte Chirurgie erlaubt, haben wir den kleinen Hautschnitt mehr weiter vorne herausgesucht, da hier die allerwenigsten Muskelbeeinträchtigungen stattfinden. Da es entscheidend ist, dass die Muskulatur, die für die Stabilität des Hüftgelenks erforderlich ist, bei dem Eingriff möglichst nicht geschädigt oder gar zerstört wird, wird der minimal-invasive Eingriff im St. Vinzenz Krankenhaus nur von versierten Hüftspezialisten durchgeführt, da nur in der Hand eines erfahrenen Chirurgen gute Ergebnisse geliefert werden können.
Bezüglich der Langzeitergebnisse gilt noch als wesentlicher Vorteil, dass hierdurch weniger Hinken, weniger Langzeitmuskelschädigung und weniger Beeinträchtigung der hüftstabilisierenden Muskeln durch diese Verfahren auch über einen längeren Zeitraum auftreten.
Die hier praktizierte, sanfte Chirurgie am Hüftgelenk hat insbesondere den Vorteil, dass am St. Vinzenz-Krankenhaus der Operateur wirklich erfahren ist und diese schwierige Technik auch unter Anleitung eines erfahrenen Chirurgen erlernt hat.
Neben dieser bei uns als Standardeingriff etablierten Methodik bei der Erstimplantation bieten wir auch eine große Variationsbreite an Operationstechniken sowie Implantate für Wechseloperationen an der Hüfte an, angefangen bei speziellen Hintergrundpfannen, zusätzlichem Pfannenaufbau sowie auch verschiedenen Knochenersatzstoffen zur Defektauffüllung. Im Schaftbereich können wir eine breite Palette von Sonderschäften und mehrteiligen Schäften anbieten, um vor jeder individuellen Sondersituation gewappnet zu sein.
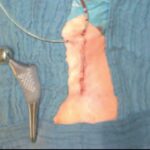

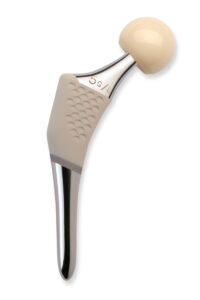
Weichteilschonende Endoprothetik am Kniegelenk
Mit zunehmendem Alter, steigender Belastung, Übergewicht, Fehlstellungen (X-oder O-Beine), Verletzungen oder Entzündungen, kommt es zu einer Abnutzung des Knorpels im Gelenk. Dabei lösen sich Teile des Knorpelgewebes aus der ursprünglich glatten Schicht heraus. Die herausgelösten Knorpelteilchen reizen die Innenhaut des Gelenkes. Folgen sind entzündliche Veränderungen der Gelenkschleimhaut und ein Erguss – eine schleichende Entwicklung, die häufig erst spät erkannt wird. Eine medikamentöse Behandlung führt dann nicht mehr zum Erfolg.
Gelenkspiegelungen und Glätten der Gelenkoberfläche bzw. Entfernen der abgelösten Knorpelteilchen können bei rechtzeitigem Eingriff für einer Linderung der Beschwerden sorgen. Tun sie das nicht, so kann ein künstliches Kniegelenk die schmerzhafte Beweglichkeit und die gewohnte Lebensqualität wieder herstellen.
Nach genauer Diagnose im Einzelnen bieten sich verschiedene Modelle von Kniegelenk-Endoprothesen an. Standardisierte Operationstechniken gewährleisten dabei die schonende Behandlung von Bändern und Muskeln. Beim „Oberflächenersatz“ werden nur die gelenknahen, zerstörten Knorpel- und Gelenkanteile entfernt und ersetzt. Dabei bleiben die Knochensubstanz und die Beinstrukturen, die das Kniegelenk stabilisieren, erhalten. Erreicht wird somit ein weitgehend natürlicher Bewegungsablauf des Kniegelenkes.
Atlas Kniegelenk
Das Atlas Kniesystem der Firma Moximed® Inc. ist eine implantierbare medizinische Feder, die dazu dient, das kranke Kniegelenk zu entlasten. Diese innovative Behandlungsmethode wurde speziell für Patienten mit beginnender bis mittelschwerer Kniearthrose entwickelt, deren Beschwerden mit Schmerzmitteln oder Knieschienen nicht gelindert werden können, die sich aber nicht für einen gelenkverändernden Totalkniegelenkersatz bereit fühlen.
Osteoarthrose kann einsetzen oder sich verschlimmern, wenn das Kniegelenk zu großer Belastung oder zu großem Druck ausgesetzt ist, was zu Schmerzen und Funktionsverlust führt. Untersuchungen zeigen, dass der Schmerz reduziert wird und das Gewebe Anzeichen der Erholung zeigt, wenn die Überlastung beseitigt wird.
Das Atlas Kniesystem wird in einem kurzen operativen Eingriff im subkutanen Gewebe parallel zum Gelenk implantiert und schützt so das Gelenk vor Überlastung.
Wesentlich beim Atlas Kniesystem ist der völlig gelenkschonende Eingriff, der dadurch künftige Behandlungsmethoden offen lässt.
Technologie
Das Atlas Kniesystem setzt sich aus zwei modularen Basiskörpern und einer Entlastungsfeder zusammen. Die Basiskörper werden mit für orthopädische Eingriffe üblichen Schrauben am Femur und Tibiaknochen verankert. Die Feder kann die Belastung auf das mediale/innere Kniekompartiment in der Standphase des Schrittes, d.h., wenn der Fuss auf dem Boden ist, bis zu 13 kg abdämpfen.
Dank Verwendung eines kleinen Kugelgelenkes kann die natürliche Bewegung des Patienten aufrechterhalten werden.
Vorteile des Atlas Kniesystems
- Sicherer, reversibler Eingriff
- Kurze Erholungszeit
- Schützt das befallene Knie und erhält gleichzeitig die natürliche BewegungEntlastet das Kniegelenk
- Reduziert Arthroseschmerzen deutlich
- Maßgebliche Funktionsverbesserung
- Der Patient kann wieder seinen normalen Aktivitäten nachgehen
- Schränkt späte invasive Behandlungsmethoden nicht ein
Endoprothetik – weitere Gelenke
Unsere Schulter
Das Schultergelenk ist das beweglichste Kugelgelenk am menschlichen Körper. 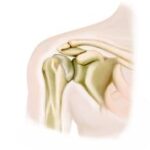 Auf Grund der unterschiedlich großen Gelenkflächen von Oberarmkopf und Gelenkpfanne des Schulterblattes besitzt das Gelenk eine geringe Knochenführung. Es wird vorwiegend muskulär, zum geringen Teil auch durch Bänder gesichert.
Auf Grund der unterschiedlich großen Gelenkflächen von Oberarmkopf und Gelenkpfanne des Schulterblattes besitzt das Gelenk eine geringe Knochenführung. Es wird vorwiegend muskulär, zum geringen Teil auch durch Bänder gesichert.
Aus diesen Gründen sind Verrenkungen (Luxationen) am Schultergelenk besonders häufig.
Beweglichkeit im Schultergelenk
Sechs Hauptbewegungsarten um drei Hauptachsen sind im Schultergelenk möglich:
- Hebung (Elevation)
- Bewegung und Streckung nach vorne, nach hinten nach oben (Ante- und Retroversion = Flexion und Extension)
- Abspreizung vom Körper weg (Abduktion)
- Anspreizung zur Körpermitte hin (Adduktion)
- Drehung nach innen und außen (Innen- und Außenrotation)
Erkrankungen des Schultergelenkes:
Arthrose des Schultergelenkes (Omarthrose)
Welches Alter und Geschlecht sind vom Schulterverschleiß betroffen?
Vom konventionellen, anlagebedingten Schulterschleiß sind überwiegend die Altersgruppe der 60 – 80-jährigen und etwas mehr Frauen als Männer betroffen. Der Schulterverschleiß, welcher sich nach Unfällen/Traumen/Stürzen entwickelt, betrifft eine etwas jüngere Patientengruppe, etwa zwischen 30 und 60 Jahren und mehr Männer als Frauen.
Gibt es Risikofaktoren für einen Schulterverschleiß?
Eine erbliche Anlage dazu kann eine Rolle spielen, ebenso tragen Zustände nach Verletzungen des Schultergelenkes unter Umständen zur Entwicklung eines Verschleißes bei und ggf. jahrelange einseitige Belastungen.
Ursachen einer Schulterarthrose (Omarthrose)
Im Allgemeinen ist eine Arthrose des Schultergelenkes im Vergleich zu den anderen großen Gelenken (Knie, Hüfte) eher selten. Ursachen für eine Arthrose des Schultergelenks sind meistens Verschleißprozesse mit zunehmendem Alter. Auch nach einer Durchblutungsstörung des Oberarmkopfes oder nach Brüchen des Oberarmkopfes, kann es zu einem Verlust des Gelenkknorpels und Zerstörung des Schultergelenkes mit schmerzhafter Funktionseinschränkung kommen.
Eine massive, unbehandelte Rotatorenmanschettenruptur mit einem Impingement-Syndrom führt mitunter zu einer besonderen Form der Arthrose. Unabhängig von der Ursache bildet sich bei längerem Verlauf die Muskulatur zurück, so dass eine zunehmende Einsteifung des Gelenks die Folge ist.
Wie bemerkt man einen Schulterverschleiß (Symptome)?
Omarthrosepatienten haben in der Regel zwei Probleme:
Deutliche Schmerzen in der Schulter und im Oberarm, eine eingeschränkte Beweglichkeit der Schulter und damit – indirekt – auch des Armes. Die Schmerzen sind bei Bewegung vorhanden, sie stören auch deutlich den Nachtschlaf.
Typisch sind zunehmende Schmerzen bei Rotationsbewegungen und bei der Seitwärtsbewegung des Armes. Im weiteren Verlauf sind sämtliche Bewegungen schmerzhaft. Das Schultergelenk weist eine deutliche Bewegungseinschränkung auf. Hinzu kommen nächtliche Schmerzen und Ruheschmerzen.
Bei der klinischen Untersuchung ist oft eine deutliche, mehr oder weniger schmerzhafte Einschränkung der Gelenkbeweglichkeit im Vergleich zur Gegenseite zu finden.
Unbehandelt entwickelt sich ein Verschleiß an der Schulter meistens derart, dass die Schmerzen und Einschränkungen wie auch das Knacken/Reiben im Schultergelenk langsam zunehmen. Das geschieht nicht kontinuierlich, sondern oft wellenhaft mit Phasen von erheblichen Beschwerden und Zeiträumen während derer kaum Probleme bestehen. Im Laufe der Jahre werden meistens die Abstände der Schmerzphasen kürzer und die Schmerzperioden stärker. Letztendlich bildet sich eine deutliche Einschaltung des Schultergelenkes aus, welche beispielsweise Tätigkeiten in und über Schulterhöhe nicht mehr zulässt.
Wenn auch dann noch Schmerzen bestehen und der Verschleiß nicht zu weit fortgeschritten ist, d.h. sich im ersten oder zweiten Stadium des Abriebs befindet, führt man eine Schulterarthroskopie und Gelenktoilette durch. D.h. man glättet endoskopisch den abgeriebenen Knorpel, entfernt freie Gelenkkörper und abgeriebene Knorpelstücke aus dem Schultergelenk. Die entzündete Gelenkschleimhaut, welche einen größeren Teil der Schulterschmerzen verursacht, wird arthroskopisch abgetragen.
Je nach Schmerzausprägung und Funktionsanspruch des Patienten stehen verschiedene operative Möglichkeiten zur Verfügung:
In frühen Stadien mit geringerer Gelenkspaltverschmälerung und noch ausreichender Beweglichkeit des Schultergelenkes kann oft durch einen kleinen arthroskopischen Eingriff eine Verbesserung erreicht werden. In der Regel erfolgt eine subakromiale Dekompression mit Erweiterung des Schulterdaches wie beim Engpass-Syndrom. Des Weiteren wird der Gelenkknorpel geglättet und Entzündungsgewebe abgetragen. 6 Wochen nach der OP folgt eine Injektionsserie mit Hyaluronsäure (Knorpelschmiere) und Kortison unter Röntgenkontrolle. Diese Operation ist kurzstationär (Aufenthalt 2-3 Tage) durchführbar. Es kann sofort mit den Bewegungsübungen in allen Richtungen begonnen werden. Ein spezielles Nachbehandlungsprogramm wird Ihnen mitgegeben.
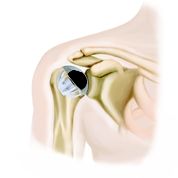 Findet sich aber eine fortgeschrittene
Findet sich aber eine fortgeschrittene 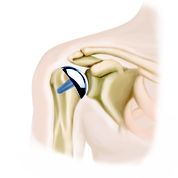 Gelenkspaltverschmälerung oder eine ausgeprägtere Bewegungseinschränkung oder besteht bei dem Patienten ein erhöhter Funktionsanspruch auf Besserung von Schmerzen und Gelenkbeweglichkeit, so sollte ein Gelenkersatz erfolgen. Je nach Ausmaß und Ursache der Gelenkzerstörung kommen verschiedene Modelle in Betracht. Diese Operation erfolgt stationär mit einem Aufenthalt von 5 – 8 Tagen. Eine Anschlussheilbehandlung kommt in den meisten Fällen gleich nach Entlassung aus der Klinik in Betracht.
Gelenkspaltverschmälerung oder eine ausgeprägtere Bewegungseinschränkung oder besteht bei dem Patienten ein erhöhter Funktionsanspruch auf Besserung von Schmerzen und Gelenkbeweglichkeit, so sollte ein Gelenkersatz erfolgen. Je nach Ausmaß und Ursache der Gelenkzerstörung kommen verschiedene Modelle in Betracht. Diese Operation erfolgt stationär mit einem Aufenthalt von 5 – 8 Tagen. Eine Anschlussheilbehandlung kommt in den meisten Fällen gleich nach Entlassung aus der Klinik in Betracht.
Ist die Gelenkpfanne abgenutzt und der Oberarmkopf nicht mehr zentral in der Gelenkpfanne, so erfolgt sowohl ein Ersatz des Oberarmkopfes als auch der Ersatz der Gelenkpfanne. Um Knochen zu sparen kommen moderne Implantate in Betracht, die auf einen Prothesenstiel verzichten. Hierdurch ist für eventuelle Wechseloperationen in der Zukunft noch ausreichend intaktes Knochenmaterial am Oberarmschaft vorhanden.
Besteht die Arthrose im Zusammenhang mit einer kompletten Rotatorenmanschettenruptur dann muss eine inverse Prothese eingesetzt werden. Hier wird auf die Gelenkpfanne eine Kugel (Glenosphäre) eingebracht, während eine Pfanne mit Stiel in den Oberarmknochen eingesetzt wird. Hierdurch kommt es zur Verlagerung des Drehzentrums, so dass der Deltamuskel (Schulterkappenmuskel) bessere Hebelverhältnisse zum Anheben der Schulter bekommt.
Wie stellt man einen Schulterverschleiß (Omarthrose) fest? Diagnostik
Die meisten Formen des Schulterverschleiß lassen sich mit einem normalen Röntgenbild gut darstellen. In der Röntgenuntersuchung kann man eine deutliche Verschmälerung des Gelenkspalts erkennen. Zudem finden sich hier oft knöcherne Anbauten um den Oberarmkopf. Um einen Verschleiß der Schulter frühzeitig zu erfassen, kann es sinnvoll sein, Schichtbilder wie ein Kernspin-Tomogramm anzufertigen. Manchmal kann es notwendig sein, ein Szintigramm der Schulter anzufertigen, um das Vorliegen der sog. Omarthrose bzw. deren Aktivität zu beurteilen.
Die Endoprothetik des Ellenbogengelenks hat bei rheumatoider Arthritis einen festen Stellenwert. Ihre Anwendung im Rahmen der Primärendoprothetik bei Frakturen des Ellenbogengelenks ist nicht in dem Maß etabliert wie bei Brüchen der Schulter und des Hüftgelenkes.
Auch die posttraumatische Diagnose wie die Pseudoarthrose des distalen Humerus und die posttraumatische Arthrose stellen bisher eine Randindikation für die Ellenbogenprothetik dar.
Wenn wir jedoch die Indikation streng stellen, sind auch heutzutage die Ergebnisse bezüglich der Funktion wie auch der Stabilität des Ellenbogengelenkes beachtenswert, zumal auch die verschiedenen Prothesendesigns inzwischen auch auf langfristig gute Ergebnisse ausgelegt sind.


Bei hochgradiger Arthrose der Fingergelenke kommt es mit der verbundenen Kapselschwellung zu erheblicher Bewegungseinschränkung der Langfinger, bis hin zur Unfähigkeit des normalen Greifens bei alltäglichen Verrichtungen. Hier können gerade bei Patienten, die unter einer Polyarthrose der Mittelgelenke oder der Endgelenke leiden durch kleinste Prothesen, hergestellt aus Zirkoniumoxyd, die Bewegungsschmerzen aufgehoben werden.
Auch am Daumensattelgelenk, welches vor allem für die Kraftentfaltung der  Daumengreiffunktion maßgeblichen Anteil hat, kann die dort nicht selten auftretende Arthrose durch einen zementfreien Gelenkersatz behoben werden.
Daumengreiffunktion maßgeblichen Anteil hat, kann die dort nicht selten auftretende Arthrose durch einen zementfreien Gelenkersatz behoben werden.
Selbst am
 sogenannten Handgelenk, welches vor allem nach der häufigsten Fraktur des Menschen – dem körperfernen Speichenbruch – mitunter mit einer ausgeprägten sog. posttraumatischen Arthrose einhergeht, ist neben der durchaus sehr erfolgreichen Versteifungsoperation auch ein Gelenkersatz aus Zirkoniumoxyd möglich, sodass im Anschluss dort eine zumindest teilweise schmerzfreie Restbeweglichkeit resultiert.
sogenannten Handgelenk, welches vor allem nach der häufigsten Fraktur des Menschen – dem körperfernen Speichenbruch – mitunter mit einer ausgeprägten sog. posttraumatischen Arthrose einhergeht, ist neben der durchaus sehr erfolgreichen Versteifungsoperation auch ein Gelenkersatz aus Zirkoniumoxyd möglich, sodass im Anschluss dort eine zumindest teilweise schmerzfreie Restbeweglichkeit resultiert.
All diese kleinen Prothesen gewährleisten nach anfänglicher 4 bis 5-wöchiger Gipsruhigstellung eine Wiederherstellung bzw. Verbesserung der Greiffunktionen an der Hand wie auch am Handgelenk, sodass auch die zuvor aufgehobenen Alltagsfunktionen der Hand wieder vollständig aufgenommen werden können.
Im Bereich der Fußzehen, insbesondere dem Großzehengrundgelenk, führt  eine jeweils lokale Arthrose zu deutlichen Schmerzen beim Abrollen des Fußes, so dass die hierdurch bedingte Bewegungseinschränkung mittelfristig auch die großen Gelenke des Beines, nämlich Knie- und Hüftgelenke, sekundär beeinträchtigen kann.
eine jeweils lokale Arthrose zu deutlichen Schmerzen beim Abrollen des Fußes, so dass die hierdurch bedingte Bewegungseinschränkung mittelfristig auch die großen Gelenke des Beines, nämlich Knie- und Hüftgelenke, sekundär beeinträchtigen kann.
Hier ist ebenfalls neben den herkömmlichen Versteifungsoperationen bzw. der üblichen Gelenkflächenentfernung eine Prothesenversorgung mit kleinsten Zehenprothesen, wie auch insbesondere eine Großzehengrundgelenksprothese – jeweils aus Zirkoniumoxyd – sehr hilfreich. Neben der Wiedergewinnung der früheren Zehenstabilität kann anschließend nach entsprechender Entlastungsphase in einem Vorfußentlastungsschuh über 6 Wochen im Anschluss ein schmerzfreies Abrollverhalten in den zuvor verschlissenen Fußgelenken erreicht werden.
